Verdiepende informatie voor zorgverleners
Primaire scleroserende cholangitis (PSC) is een zeldzame, chronische, progressieve cholestatische leverziekte die gekenmerkt wordt door ontsteking van de intra- en /of extrahepatische galwegen, vaak leidend tot (multipele) galwegstenosen.
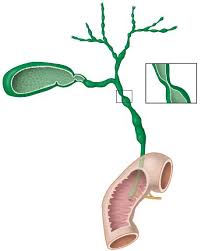
Illustratie met stricturen en verwijding in de galwegen
PSC is een langzaam progressieve aandoening die kan leiden tot levercirrose, leverfalen en noodzaak tot levertransplantatie. Door het hebben van de aandoening PSC kunnen patiënten ook psychosociale problemen ontwikkelen.
De criteria voor het stellen van de diagnose PSC zijn:
- leverenzymwaarden wijzend op cholestase (concentraties ɣ-glutamyltransferase en alkalische fosfatase verhoogd)
- cholangiografische afwijkingen passend bij PSC
- uitsluiten van overige oorzaken.
Veel voorkomende symptomen zijn vermoeidheid, geelzucht en jeuk. Ongeveer 40-50% van de patiënten is asymptomatisch op het moment van diagnose.
Comorbiditeit met andere immuungemedieerde aandoeningen komt veel voor bij PSC-patiënten.
De etiologie van PSC is niet bekend, maar er zijn aanwijzingen dat er genetische factoren bij zijn betrokken.
Het beloop van de ziekte is zeer variabel en er is geen effectieve medicamenteuze behandeling beschikbaar waarbij een levensverlengend effect bewezen is. Toch is er ook een gebrek aan studies die qua duur van de studie, aantal gevolgde patiënten en adequate dosering van de medicatie tijdens de studie een dergelijk effect zouden kunnen aantonen.
PSC-patiënten hebben een verhoogd risico op het ontwikkelen van colorectale, galweg- en levermaligniteiten.
Prevalentie en incidentie
De prevalentie van PSC varieert van 0 tot 13,6 per 100.000 inwoners. Deze schatting is gebaseerd op epidemiologische studies van sterk wisselende kwaliteit. Op basis van beschikbare data lijkt PSC vooral een westerse ziekte. Dat komt mogelijk door genetische verschillen, maar waarschijnlijk ook deels door de kwaliteit en frequentie van diagnostiek in welvarende landen.
PSC komt vaker voor bij mannen dan bij vrouwen (2:1) en kan op elke leeftijd voorkomen, met een piekincidentie rond de 40 jaar. De gemiddelde leeftijd waarop PSC ontstaat is 40 jaar, maar het komt ook al bij jonge kinderen voor. De ziekte heeft vaak een grillig en niet goed te voorspellen beloop en kan gepaard gaan met een verminderde kwaliteit van leven en levensverwachting.
PSC bij kinderen
PSC komt bij kinderen voor met een prevalentie 1,5 op 100.000. Al vanaf zeer jonge leeftijd (1-2 jaar) kan PSC voorkomen. Er zijn belangrijke verschillen tussen PSC bij volwassenen en PSC bij kinderen.
Bij kinderen komen frequenter dan bij volwassenen met PSC tekenen van een auto-immuun hepatitis (AIH) voor. Bij deze kinderen wordt dan gesproken over auto-immuun scleroserende cholangitis (ASC). Bij kinderen die geen tekenen van AIH hebben, wordt gesproken van “gewone” PSC.
De prevalentie van IBD bij kinderen met PSC is hoger dan bij volwassenen, namelijk circa 90%. Als IBD ten tijde van de diagnose PSC nog niet is vastgesteld, is het aanbevolen hierop te blijven monitoren.
Etiologie
De precieze oorzaak van PSC is niet bekend. De etiologie is complex en omvat zowel genetische als omgevingsfactoren. Vele mogelijke aanwijzingen zijn bekeken in het maag-darm-leverstelsel zoals de immuun regulatie, hepatobiliaire beschermingsmechanismen, het galzuurmetabolisme, het microbioom en permeabiliteit van de darmen.
Erfelijkheid
PSC wordt beschouwd als een complexe erfelijke ziekte. Dit wil zeggen dat de ziekte niet Mendeliaans overerft, maar dat polymorfismen in verschillende genen, in combinatie met omgevingsfactoren, bijdragen aan het ontstaan van de ziekte.
Beloop
PSC is een chronische, doorgaans progressieve, cholestatische hepatobiliaire aandoening. Het beloop is sterk wisselend en niet goed voorspelbaar. Veel voorkomende klachten zijn vermoeidheid en jeuk.
Er is een verhoogde kans op vorming van galstenen in de galwegen. Het beloop kan gecompliceerd worden door cholangitis, vaak samenhangend met de ontwikkeling van uitgesproken lokale galwegstenosen, de zogenaamde dominante stenosen.
Andere aandoeningen, zoals inflammatoire darmziekte en auto-immuun hepatitis, kunnen mede het ziektebeloop beïnvloeden evenals complicaties van cirrose en portale hypertensie zoals ascites, varicesbloedingen en hepatische encefalopathie.
De kans op ontwikkeling van maligniteiten van galwegen, galblaas, lever, en bij patiënten met IBD ook van rectum en colon, is verhoogd.
Comorbiditeit
- PSC is sterk geassocieerd met inflammatoire darmziekten (IBD: inflammatory bowel disease), zoals colitis ulcerosa (CU) en de ziekte van Crohn, en kan vooral bij jonge patiënten ook tekenen van een auto-immuun hepatitis tonen.
- PSC-patiënten hebben een sterk verhoogde kans op het ontwikkelen van hepatobiliaire (HPB) maligniteiten, met name op cholangiocarcinomen (CCA). Daarnaast heeft een patiënt met PSC meer kans op het ontwikkelen van colorectale maligniteiten (CRC). Deze maligniteiten worden voornamelijk gezien bij ‘large duct’ PSC. Bij PSC-patiënten die ook een inflammatoire darmziekte hebben is de kans op maligniteiten licht verhoogd ten opzichte van PSC-patiënten zonder IBD.
- PSC met tekenen van auto-immuun hepatitis komt bij ongeveer 6% van de PSC-patiënten voor.
- Bij een groot deel van de PSC-patiënten komt gelijktijdig een andere immuungemedieerde ziekte voor, waaronder IBD (61,8%), auto-immuun hepatitis (6,2%) en andere immuun gemedieerde ziekten (19,5 % ).
Symptomen
Klachten bij PSC verschillen van persoon tot persoon en kunnen qua aard en ernst sterk fluctueren in de loop van de tijd. In veel gevallen verloopt de ziekte aanvankelijk asymptomatisch.
Symptomen die bij PSC kunnen voorkomen:
- Vermoeidheid
- Jeuk
- Koliekpijn/cholangitis
- Hepato- en splenomegalie
- Icterus
- Pijn in de bovenbuik
- Verminderde eetlust (gewichtsverlies)
Als de ziekte verder gevorderd is, kunnen onder meer de volgende symptomen optreden:
- Steatorrhoe
- Hepatische encefalopathie
- Ascites
- Slokdarm- en maagvaricesbloedingen
- Botontkalking/ osteoporose
Behandeling van PSC
Er is (nog) geen curatieve behandeling voor PSC.
De behandeling is gericht op:
- Het verminderen van de klachten
- Het verbeteren van de kwaliteit van leven.
- Het zo goed mogelijk om gaan met de beperkingen die als gevolg van PSC zijn ontstaan.
- Het alert zijn op infecties en zo veel mogelijk preventieve maatregelen nemen ter voorkomen van infecties.
Verschillende ondersteunende therapieën:
Medicatie: UDCA
Door het beperkte aantal data kan nog geen specifieke aanbeveling gedaan worden voor het algemeen gebruik van UDCA bij PSC.
Voor UDCA is tot dusver moeilijk aan te tonen dat het een disease modifying medicament is. Desondanks zal UDCA regelmatig voorgeschreven worden.
Als behandeling met ursodeoxycholzuur (UDCA) wordt gegeven, wordt een dosering van 15-20 mg/kg/d ursodeoxycholzuur (UDCA) aanbevolen. Hogere doseringen van 30 mg/kg/d worden momenteel afgeraden, omdat er geen voordeel en mogelijk zelfs een averechts effect te verwachten valt.
Corticosteroïden
Corticosteroïden en andere immunosuppressiva zijn niet geïndiceerd voor de behandeling van PSC bij volwassenen, tenzij er bewijs is voor PSC met bijvoorbeeld tekenen van AIH.
Antibiotica
Patiënten die immunosuppressiva gebruiken voor hun IBD kunnen daardoor gevoeliger zijn voor infecties; zij hebben soms vaker antibiotica nodig hebben. Niet alle antibiotica zijn goed voor de lever. Zie https://www.geneesmiddelenbijlevercirrose.nl/zorgverleners
Dieet en lifestyle
Naast medicatie kunnen een dieet en lifestyle adviezen helpen om klachten te verminderen en de kwaliteit van leven zo goed mogelijk te houden.
Dilatatie van de galwegen
Bij het ontstaan van dominante galwegstructuren ((plotseling) optreden of verergeren van klachten met pruritus, icterus, vermoeidheid, koorts met koude rillingen en pijn in de rechterbovenbuik waarbij de klachten niet binnen enkele dagen verdwijnen) met significante cholestase kan dilatatie van de galwegen worden verricht. Een benadering van de stenose door middel van endoscopische retrograde cholangiopancreaticografie (ERCP) als acute interventie kan de drainage verbeteren.
Plaatsen van een stent
Wanneer bij een dominante galwegstrictuur met significante cholestase dilateren en biliaire drainage niet succesvol zijn, kan een stent geplaatst worden. Bij het plaatsen van een stent is antibiotica profylaxe aanbevolen.
Preventie
- patiënten met PSC krijgen preventief vaccinatie tegen hepatitis A en hepatitis B aangeboden. Deze vaccinatie kan door de huisarts gegeven worden.
- Patiënten met PSC krijgen voorlichting over voorzorgsmaatregelen, zoals het zorgvuldig/terughoudend zijn in wisselende intieme contacten (seksueel contact). Dit om extra secuur te zijn in het voorkomen van eventuele besmetting met hepatitis b of c of BRMO’s (bijzonder resistente micro-organismen) en bepaalde SOA’s.
Expertisecentrum/behandelcentrum met expertise
Het is aanbevolen dat een PSC-patiënt behandeld wordt door een door VWS erkend expertisecentrum voor PSC of bij een ander behandelcentrum met expertise, waarbij dit behandelcentrum bij voorkeur nauw samenwerkt met het expertisecentrum. Het door VWS erkende expertisecentrum voor PSC is het Amsterdam UMC locatie AMC- Center for immune-mediated and genetic cholestasis syndromes.
Ten aanzien van reumatologen: Gewrichtsklachten die geassocieerd zijn met PSC kunnen behandeld worden met sulfasalazine; de behandeling moet minimaal 8 tot 12 weken worden doorgezet totdat de medicatie werkt.
Ten aanzien van anesthesiologen: PSC-patiënten hebben meer sedativa nodig bij sedatie dan gezonde personen.
Levertransplantatie wordt overwogen bij PSC-patiënten:
- in een ver gevorderd stadium van PSC
- als de levensverwachting of de verwachte kwaliteit van leven na 1 jaar zonder levertransplantatie slechter is dan met levertransplantatie
- met bewezen dysplasie van de cholangiocyten (galwegepitheel)
- bij steeds terugkerende bacteriële cholangitis
- ernstige progressieve invaliderende vermoeidheid en niet behandelbare jeuk
- met chronisch of acuut verergerd leverfalen
- bij ernstige cirrose
Behandeling van kinderen met PSC
- Kinderen met PSC of PSC met tekenen van AIH staan onder begeleiding van een kinder-MDL-arts/hepatoloog. Zij worden minimaal 1 keer per jaar door de hepatoloog of kinder-mdl-arts gezien.
- Over het gebruik van UDCA bij kinderen zijn onvoldoende gegevens beschikbaar om uitspraken te doen over dosering en gebruik.
Medisch specialisten schrijven UDCA ook bij kinderen voor. Bij kinderen mag de dosering UDCA van 20 mg/kg/dag niet worden overschreden. - Kinderen met chronische cholestase hebben een verhoogde kans op hepatische osteodystrofie. Er kan een suppletie met vitamine A, D, E en K in combinatie met calcium ingesteld worden, op geleide van regelmatige bloedanalyses.
- Bij kinderen die PSC met tekenen van AIH worden corticosteroïden (in afbouw) en immuunmodulatoren aanbevolen en anti-inflammatoire middelen worden overwogen.
- Bij ernstige leverschade biedt levertransplantatie de enige oplossing.
- Bij meisjes met PSC kan soms de menstruatie uitblijven; als er menstruatiestoornissen zijn, is het aanbevolen te verwijzen naar de gynaecoloog.
- Verwijsindicaties voor kinderen met PSC naar een levertransplantatiecentrum zijn:
- levensbedreigende portale hypertensie
- chronisch leverfalen, die acuut verergert
- onbehandelbare jeuk
- progressieve invaliderende vermoeidheid
- ernstige cirrose
- recidiverende cholangitis
- gestoorde eiwitsynthese
- gestoorde detoxificatie
- slechte groei (of pubertas tarda)
- kinderen moeten uiterlijk rond het 15e levensjaar voor een evaluatie naar een levertransplantatiecentrum verwezen worden om genoeg tijd te hebben voor een screening, als patiënten voor hun 16e verjaardag op de eurotransplantwachtlijst worden geplaatst komen ze in aanmerking voor (extra) kinderpunten
